
Dos años después del descubrimiento del coronavirus causante del COVID-19 en Wuhan, China, el mundo parece estar más cerca del fin de la pandemia.
Sin embargo, para que este final se convierta en realidad en 2022, es necesario reducir la desigualdad en la distribución de vacunas y asegurar que al menos el 70% de la población mundial reciba dosis de este inmunizante durante los próximos meses. Esa es la evaluación que realizó la Organización Mundial de la Salud (OMS) en una serie de comunicados recientes.
En una conferencia de prensa a fines de diciembre, el director general de la organización, el biólogo etíope Tedros Adhanom Ghebreyesus, proyectó que “2022 tiene todo lo necesario para ser el año en que termine la pandemia de COVID-19”.
En su opinión, tras dos años de intensa crisis sanitaria y más de 5,5 millones de muertos, el mundo “ya conoce muy bien el virus y tiene las herramientas para combatirlo”.
Al mencionar estas herramientas, el representante de la OMS se refirió a vacunas, métodos preventivos (uso de mascarillas, distanciamiento social, desincentivos a las multitudes), sistemas de vigilancia epidemiológica y genómica del virus y conocimiento acumulado sobre el tratamiento de la enfermedad.
Los especialistas entrevistados por BBC News Brasil coinciden con estas proyecciones y transmiten un cauto optimismo para los próximos meses.
“La tendencia es que 2022 sea mejor que 2021 y se distinga como el año en el que la pandemia terminará. Pero está claro que, hasta entonces, hay que seguir con todas las precauciones”, señaló el epidemiólogo Pedro Hallal, profesor de la Universidad Federal de Pelotas, en el estado de Rio Grande do Sul.
“El 2022 puede marcar el fin de la situación pandémica, pero esto no es sinónimo de erradicar el coronavirus. Todo indica que seguiremos teniendo casos y muertes, pero ya no seguiremos en esa situación de falta de control y colapso de hospitales”, reflexionó la microbióloga Natalia Pasternak, presidenta del Instituto Questão de Ciência.

Vacunación desigual
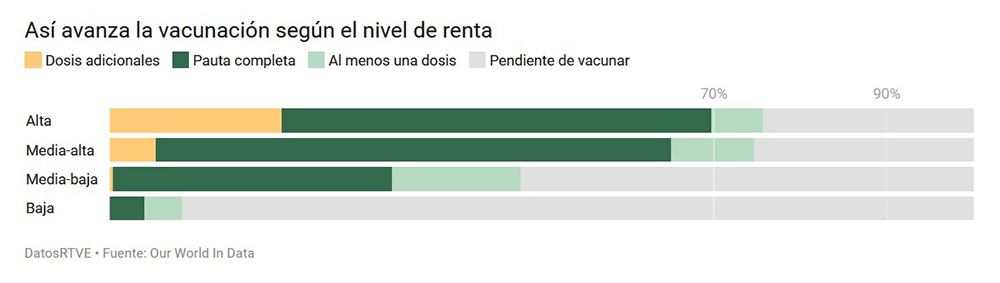
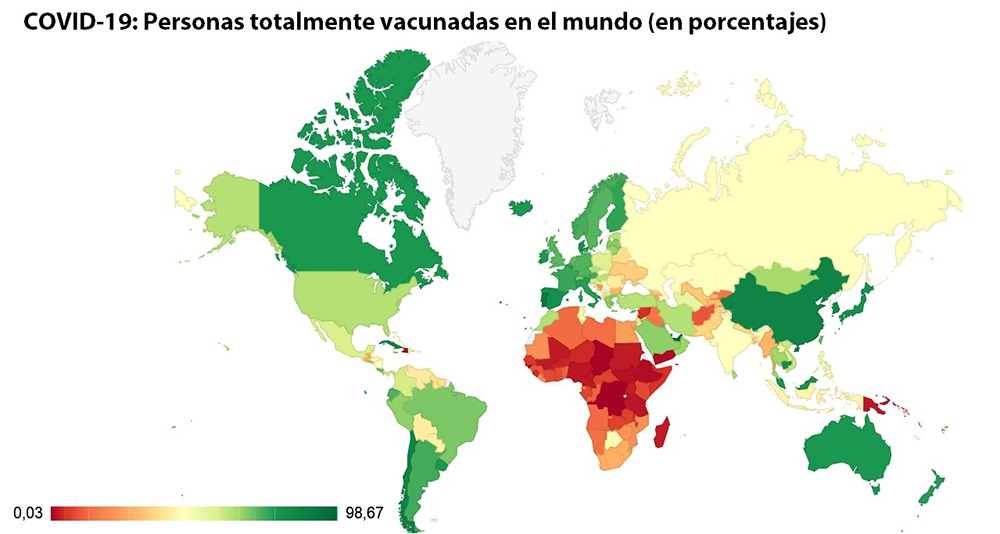
Desde un punto de vista global, el mayor obstáculo a superar en relación a la vacunación contra el COVID-19 es la desigualdad en la distribución y acceso a estos productos.
Si bien algunos países, como Israel, ya están estudiando la aplicación de una cuarta dosis a su población, otros ni siquiera han logrado proteger a los grupos más vulnerables, como las personas mayores y los profesionales de la salud.
La situación es particularmente preocupante en los países más pobres: Haití, Chad, Burundi y el Congo aún no han vacunado ni siquiera al 1% de su población.
“Y no basta donar lotes de vacunas. Es necesario que los organismos internacionales ayuden a estos países a crear una estructura de distribución y comunicación, para que las campañas lleguen efectivamente a las personas”, alertó la infectóloga Nancy Bellei, profesora e investigadora de enfermedades respiratorias en la Universidad Federal de São Paulo (Unifesp).
En esta área, la buena noticia es que no debería haber escasez de dosis en 2022. Según cálculos de la Federación Internacional de Asociaciones de Productores Farmacéuticos, en junio se deberían fabricar alrededor de 24.000 millones de unidades de inmunizantes contra el COVID. En comparación, en 2021 se entregaron 12.500 millones.
La cantidad proyectada para 2022 sería suficiente para proteger a toda la población mundial.
Buscar una mayor equidad en la vacunación no es solo una cuestión de solidaridad entre los pueblos. Como sugiere el nombre, la pandemia es un problema global y, mientras haya personas desprotegidas, toda la humanidad seguirá en peligro.
“La variante Ómicron vino precisamente para darnos una ‘bofetada’ y mostrar lo que pasa cuando no hay igualdad en el acceso a vacunas. Mientras no haya una protección homogénea estaremos sujetos a la aparición de nuevas versiones del coronavirus”, advirtió Pasternak, quien fue seleccionada por la BBC como una de las 100 mujeres más inspiradoras e influyentes de 2021.
La microbióloga destacó que la llegada de Ómicron también confirmó la necesidad de administrar tres dosis de vacuna para asegurar un buen nivel de protección frente a las formas más graves de COVID-19.
“Esto cambió nuestra perspectiva: antes pensábamos en dos dosis, ahora sabemos que son necesarias tres”, agregó.
Dosis de refuerzos
El año 2022 también debería proporcionar más respuestas sobre la necesidad de dosis de refuerzo de inmunizantes contra el COVID, como sucede con la vacunación contra la influenza.
“Aún no estamos seguros de cómo será la frecuencia de vacunación contra el COVID, ya que necesitamos observar por un período más largo la dinámica de circulación del virus, la intensidad de nuevas variantes y el comportamiento del sistema inmunológico”, afirmó el infectólogo Julio Croda, de la Fundación Oswaldo Cruz (FioCruz).
“Pero es probable que parte de la población más vulnerable necesite refuerzos, como las personas mayores, los inmunosuprimidos y los trabajadores de la salud”, agregó el médico, quien también es profesor de la Universidad Federal de Mato Grosso do Sul.
“En las últimas semanas, hemos visto un aumento significativo en la proporción de niños hospitalizados con COVID-19 en muchas partes del mundo”, señaló Croda.
“Es fundamental que la vacunación también avance en este grupo de edad”, agregó el médico.
Variantes
La detección y la rápida diseminación de la variante Ómicron en Sudáfrica a finales de noviembre representó un verdadero balde de agua fría para el mundo.
Inmediatamente clasificada como una variante de preocupación por la Organización Mundial de la Salud, esta nueva versión del coronavirus llamó la atención por la cantidad y variedad de mutaciones.
Muchas de ellas indicaron una mayor capacidad de infección y un potencial para eludir la inmunidad obtenida con un cuadro previo de COVID-19 y mediante vacunación.
Un mes y algunos días después del descubrimiento, algunas de estas proyecciones más pesimistas resultaron ser ciertas: Ómicron se extendió rápidamente a muchas partes del planeta, se volvió dominante en muchos países y está detrás de los registros recientes de nuevos casos: el 28 de diciembre, por ejemplo, se registraron por primera vez más de un millón de infecciones por coronavirus a nivel global en 24 horas.
Por otro lado, estudios publicados en los últimos días traen la esperanza de que el COVID-19 provocada por esta variante pueda ser más leve y provocar menos hospitalizaciones y muertes.
“Ya podemos decir, con bastante certeza, que Ómicron es mucho más infecciosa que el virus original, pero parece ser menos agresiva, sobre todo entre las personas que ya han sido vacunadas”, señaló Hallal, quien también es profesor invitado en la Universidad de California en San Diego, Estados Unidos.
“Pero hay que considerar que esta información aún es preliminar y necesita ser confirmada por otras investigaciones”, agregó el epidemiólogo.
“Lo que necesitamos entender mejor ahora es si esta variante tiene alguna desventaja y no puede replicarse muy bien en los pulmones, lo que conduciría a enfermedades menos severas, o si la menor agresividad observada en este momento es el resultado de un factor estadístico, como el hecho de que las personas vacunadas estén más protegidas de la hospitalización y la muerte”, explicó Pasternak.
Y que esta variante sea potencialmente menos agresiva tampoco significa que causará menos estragos en el sistema de salud. Con millones de personas infectadas, la demanda de acceso a hospitales y salas de emergencia tiende a aumentar, aunque con una frecuencia menor en comparación con oleadas anteriores. Esto, a su vez, puede provocar falta de suministros, de camas y de profesionales de la salud.
Aún mientras esas previsiones no se confirman, el mismo hecho de que haya surgido una nueva variante tan infecciosa sirve como una advertencia para todo el mundo, señalan los expertos.
Nada impide que aparezcan otras versiones virales aún más temibles en 2022, e incluso más letales, especialmente si la vacunación sigue avanzando lentamente en los países más pobres del mundo, y en la naciones más ricas donde hay muchos ciudadanos que se niegan a inocularse.

Medicamentos: éxitos y fracasos
En 2020 y 2021, los médicos que trabajaban en la primera línea contra el nuevo coronavirus debieron aprender en el día a día a tratar a los pacientes hospitalizados con COVID-19.
En la experiencia de la vida real, los profesionales de la salud entendieron la importancia de la oxigenación y ciertos medicamentos antiinflamatorios, mientras que otras investigaciones demostraron la ineficacia de algunos medicamentos contra el COVID, como la hidroxicloroquina, la ivermectina y la nitazoxanida.
También han salido al mercado nuevas alternativas terapéuticas, como representantes de las clases de anticuerpos monoclonales y bloqueadores del receptor de interleucina-6. Pero solo están indicados para los casos más graves y tienen un precio muy elevado, lo que dificulta el acceso.
El escenario comenzó a cambiar recientemente, con la llegada de los primeros antivirales contra el COVID-19. Algunos de estos medicamentos, producidos por Pfizer y Merck ya han sido autorizados por agencias reguladoras en Estados Unidos y Europa.
“Estos antivirales son buenos y pueden jugar un papel importante, pero las propias compañías farmacéuticas se cuidaron de dejar claro que no son milagrosos”, apuntó Pasternak.
Bellei, quien también trabaja como consultora de la Sociedad Brasileña de Infectología, el Ministerio de Salud de Brasil y la OMS, señala que, para obtener un resultado satisfactorio, estos nuevos medicamentos deben ofrecerse al inicio de la infección por coronavirus.
“Hay que administrarlos temprano para conseguir un buen resultado”, señaló.
La infectóloga enfatizó que es fundamental que los antivirales lleguen al mercado a un precio accesible para que realmente sean utilizados a gran escala.
Medidas no farmacológicas
Hallal también lamentó que las medidas para prevenir el COVID-19, como el uso de mascarillas, el distanciamiento social y la prevención de aglomeraciones, hayan sido vistas en algunos países como si fueran cuestiones político-ideológicas.
“Esto se debe abordar desde un punto de vista técnico y científico. Estas medidas serán más o menos necesarias según el estadio de la pandemia”, aclaró el epidemiólogo.
“Hace un mes, en California (EEUU), la cantidad de casos y muertes por COVID era muy baja, por lo que tenía sentido decir que los vacunados no necesitaban usar mascarilla. Ahora, con el avance de Ómicron, volver al uso de mascarillas es una medida adecuada”, ejemplificó.
En otras palabras: la tendencia es que, a lo largo de 2022, las restricciones y relajaciones de medidas dependerán cada vez más del escenario epidemiológico, y es importante que las políticas públicas se actualicen rápidamente, de acuerdo con la situación del momento.
Croda, de FioCruz, está de acuerdo: “El retorno de cualquier medida restrictiva debe estar relacionado con un aumento en la tasa de hospitalizaciones y muertes”.
Los expertos aconsejan estar atentos a las recomendaciones de las autoridades sanitarias y realizar una evaluación de riesgos de cada situación y contexto.
Mientras persista la pandemia, vale la pena evitar las multitudes siempre que sea posible, usar mascarillas de buena calidad al salir de casa y priorizar las reuniones al aire libre, además de, por supuesto, recibir las dos o tres dosis de vacuna dentro de los plazos estipulados.
Bellei, de Unifesp, espera por su parte que la experiencia con COVID-19 haya enseñado a la gente un hábito fundamental: el aislamiento solidario cuando tenemos síntomas de infección respiratoria.
“Quienes tienen síntomas de gripe, resfriado o COVID necesitan quedarse en casa para no transmitir el virus a otras personas”, pidió.
La médica también cree que la exigencia de un pasaporte de vacunación para entrar en algunos establecimientos puede convertirse en una práctica cada vez más habitual a partir de ahora.
“Las enfermedades respiratorias virales son enfermedades sociales. Si estoy infectado, puedo afectar la vida de muchas personas a mi alrededor”, afirmó la especialista en enfermedades infecciosas.
“Estoy a favor de la educación, pero estamos hablando de una enfermedad para la que existe una vacuna”, señaló la profesora e investigadora en Unifesp y cerró: “Si una persona elige no vacunarse, tiene mayor riesgo de infectarse, incubar el virus en su cuerpo y poner a otros en peligro por el simple hecho de cantar o hablar”.
Con Información de Medios digitales






