El streptococcus pyogenes causa un amplio espectro de manifestaciones clínicas de enfermedad, desde cuadros leves, como faringitis, impétigo, escarlatina, hasta infecciones invasivas graves aquellas cuyo aislamiento del agente ocurre en sitios normalmente estériles (sangre, líquido cefalorraquídeo, líquido articular, entre otros), que provocan cuadros de bacteriemia, osteomielitis, celulitis, meningitis hasta la fascitis necrotizante y síndrome de shock tóxico estreptocócico, que presentan elevada morbimortalidad.
El streptococcus pyogenes, es un streptococcus del grupo. Es el agente etiológico de la escarlatina, faringoamigdalitis y fiebre reumática. Su espectro de enfermedad varía de infecciones leves, como las mencionadas hasta infecciones invasivas graves: shock tóxico, fascitis necrotizante, neumonía y celulitis, entre otras.
A partir de la década de 1980 se produjo una reemergencia de enfermedades invasivas a nivel mundial con nuevas manifestaciones clínicas, como el Síndrome del Shock Tóxico (SST) y la fascitis necrotizante grave como causa de muerte en pacientes sin factores de riesgo. Las características clínicas de la infección son idénticas a las observadas en países desarrollados pero la frecuencia y mortalidad es superior en los países en vías de desarrollo.
La tasa de incidencia de enfermedad invasiva en Argentina es de 4.97/10000 egresos hospitalarios, siendo la infección en la piel la puerta de entrada predominante de la bacteria y la tasa de letalidad de 7.6%. El pico de incidencia de la enfermedad se encuentra en los niños en edad escolar para ir declinando en la adultez.
La transmisión se produce por contacto físico directo entre personas por vía respiratoria. El tracto respiratorio superior y la piel son los mayores reservorios de las infecciones. La habilidad de establecer la infección en el huésped resulta de dos procesos fisiológicos la adhesión y colonización bacteriana. El principal factor de virulencia es la proteína M, esta codificada por el gen emm, del que existen más de 200 tipos (1,3 se asocian con enfermedad invasora).
La faringoamigdalitis es un proceso inflamatorio agudo de la faringe y las amígdalas, que puede afectar a ambos tejidos juntos o separados, presentándose como faringitis, amigdalitis o faringoamigdalitis (FA), y puede cursar con hallazgos de eritema con úlceras (FA ulcerativa); con exudado (FA exudativa) o con membranas (FA pseudomembranosa o membranosa).
Es una enfermedad autolimitada y de etiología bacteriana o viral, rara vez producida por agentes químicos, humos o vapor. Se trata de infecciones comunes en la infancia y en niños en edad escolar. El tracto respiratorio superior está organizado de tal manera que junto al sistema linfático funciona como filtro y defensa capaz de captar, neutralizar y destruir partículas extrañas. La reacción inflamatoria que se desencadena no siempre queda limitada al tejido local, sino que en ocasiones se disemina a las adenoides, pilares posteriores, paladar blando e incluso la úvula.
Numerosos agentes infecciosos son causa de FA, siendo de suma importancia distinguir los episodios bacterianos de los virales. La atención principal se ha enfocado en el streptococcus pyogenes o estreptococo β-hemolítico grupo A (EBHGA), el cual tiene un tratamiento antibiótico claro que previene la fiebre reumática, entre otras derivaciones posibles.
En niños menores de 3 años la etiología es viral en un 70 %, desconocida en un 10% y bacteriana en menos del 10 %. En niños de 3 a 15 años el EBHGA causa el 45 % de estos procesos, el 25% es viral, Mycoplasma pneumoniae origina el 5% y el resto es de causa desconocida. Causas de FA Virales: Epstein-Barr, Enterovirus (Coxackie A y B, Echo), Adenovirus, Influenza, Parainfluenza, Citomegalovirus, Rinovirus, VIH etc. Bacterianas: EBH grupo C y G, anaerobios (angina de Vincent), Cornybacterium, Chlamydia pneumoniae, Neisseria gonorrheae. Otros: Candida, Toxoplasma gondii.
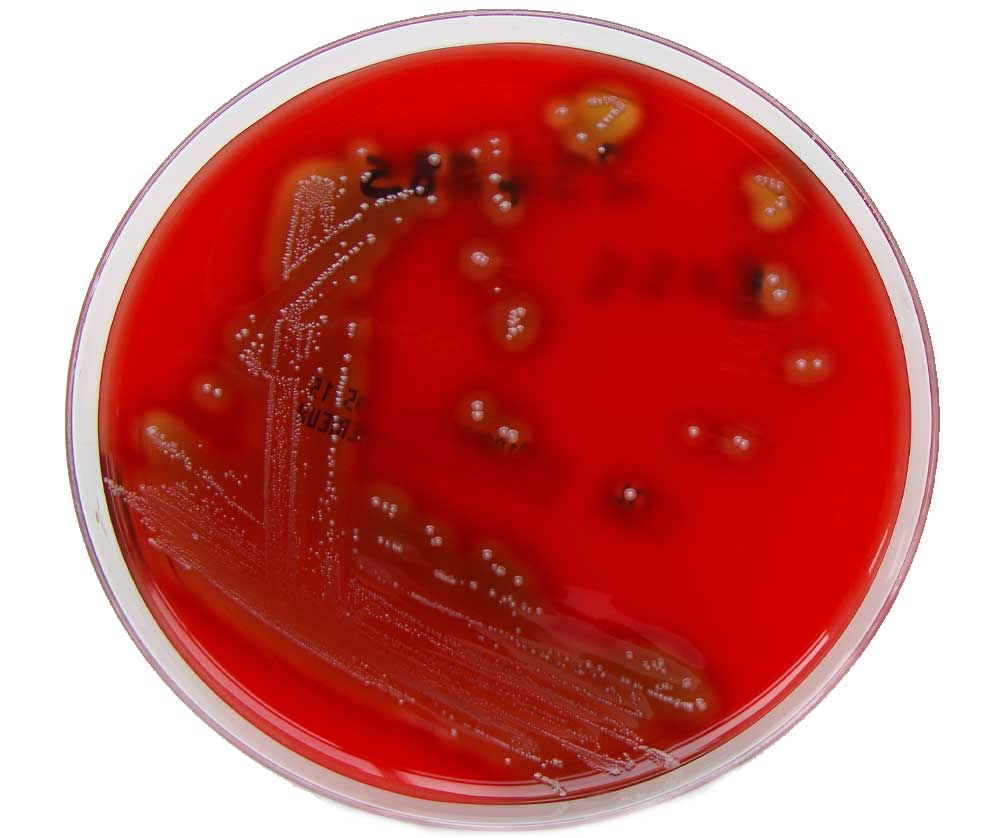
Características principales de streptococcus pyogenes
• Cocos Gram positivos
• Inmóvil
• No esporulado
• Crece bien en agar sangre de oveja al 5% (que produce β-hemólisis) y agar Chocolate.
Catalasa negativa (esta prueba ayuda a diferenciar Streptococcus spp de Staphylococcus spp).
• Estreptococos del grupo A: los estreptococos \ beta – hemolíticos se organizan en grupos A – U (conocidos como grupos Lancefield) sobre la base de las diferencias antigénicas en el carbohidrato C.
• Sensible a la Bacitracina: el crecimiento de S. pyogenes es inhibido por Bacitracin, que es un criterio diagnóstico importante.
Cuadro clínico
Tiene un período de incubación que varía de 1 a 4 días. La transmisión se ve favorecida por el hacinamiento, el contacto en instituciones (guarderías, jardines y colegios), la época invernal y el comienzo de la primavera.
La fase aguda, el período de mayor contagio, tiene como hallazgos más característicos fiebre elevada de comienzo brusco, halitosis, voz gangosa, lengua saburral, cefalea, odinofagia, astenia y adinamia. Se presentan petequias en el paladar blando y úvula, las amígdalas se encuentran eritematosas e inflamadas, las criptas amigdalares se encuentran cubiertas por un exudado blanco-grisáceo, hay adenopatías cervicales y submaxilares dolorosas al tacto y puede haber náuseas o vómitos.
La signo-sintomatología que orienta hacia la causa estreptocócica incluye la odinofagia (dolor al deglutir) y la fiebre de comienzo agudo, náuseas y vómitos, eritema de la faringe con o sin la presencia de exudado, petequias en el paladar, edema de la úvula y compromiso ganglionar regional doloroso. La orientación hacia una etiología viral se basa en el compromiso conjuntival y de vías aéreas superiores con rinitis, disfonía y tos, así como la presencia, en algunas ocasiones, de úlceras o vesículas en la cavidad oral.
¿Qué signos de alarma obligan a consultar al pediatra?
Si el paciente persiste con fiebre elevada o mal estado general, rechazo del alimento, decaimiento evidente o cambios en la coloración de la piel debe concurrir de inmediato a la guardia.
Diagnóstico
Lo más importante es saber si la FA está causada por el streptoccocus pyogenes. Para ello existen pruebas específicas, las que sumadas al examen clínico y al recuento de leucocitos, permitirán arribar el diagnóstico. Las pruebas de detección rápida de antígenos estreptocócicos (inmunoanálisis enzimático o aglutinación de látex), tienen una sensibilidad del 70-90% y una especificidad de 95-100%; los resultados se obtienen en unos 15 minutos. El cultivo de fauces es una prueba estándar para el diagnóstico, pero en portadores de EBHGA puede dar falsos positivos. Por ese motivo es más conveniente la prueba del aumento de anticuerpos ASTO, aunque esto se obtiene recién a las 2 semanas de pasado el cuadro, lo que lo convierte en un método confirmatorio en caso de complicaciones (glomerulonefritis o fiebre reumática).
Diagnósticos diferenciales
•Escarlatina
•Mononucleosis infecciosa
•Angina de Vincent
•Faringoamigdalitis por C. diptheriae
•Herpangina
•Faringoamigdalitis viral
Las complicaciones de la faringoamigdalitis han disminuido por el correcto uso de los antibióticos. Pueden ser divididas en supurativas, por extensión a zonas contiguas, o no supurativas.
Supurativas: otitis media, sinusitis, mastoiditis, absceso retrofaríngeo o absceso periamigdalino. No supurativas: escarlatina, fiebre reumática, glomerulonefritis, enfermedad de Lemièrre y sepsis estreptocócica. Dentro de las complicaciones no supurativas, la fiebre reumática, si bien ha disminuido en su incidencia, puede afectar a niños no tratados o mal medicados; por lo tanto es necesaria la erradicación total del Streptococcus Pyogenes mediante el correcto uso de los antibióticos.
Las diferentes guías de manejo de esta afección aconsejan que toda terapéutica antimicrobiana sea indicada una vez que se haya documentado la presencia del agente causal, particularmente del EBHGA, sea mediante la detección del antígeno o por cultivo.
Es conveniente, si el cuadro clínico lo permite, no iniciar inmediatamente el tratamiento antimicrobiano, ya que la mayoría de las faringitis son de causa viral.
La faringitis estreptocócica suele ser autolimitada y, por otra parte, se ha demostrado que puede esperarse para iniciar el tratamiento antibiótico hasta 9 días desde el comienzo de los síntomas sin que se incremente el riesgo de complicaciones no supurativas, como la fiebre reumática. El tratamiento de la faringoamigdalitis estreptocócica se basa en la utilización de antibióticos como la Penicilina para prevenir tanto las complicaciones supurativas como las no supurativas.
En la actualidad no existe inmunoprevención. El desarrollo de la vacuna está asociado a métodos efectivos para la extracción de la proteína M del germen removiendo contaminantes potencialmente reactogénicos. El objetivo es la prevención del exceso de mortalidad por Fiebre Reumática Aguda e infecciones invasivas
Portadores de EBHGA
Son los niños asintomáticos en los que se aísla EBHGA de su faringe por un tiempo prolongado. Esta situación puede presentarse luego de una infección estreptocócica de difícil erradicación (el 30% de los niños escolares son portadores), puede estar relacionado con el fracaso del tratamiento, con tolerancia del streptococcus a la penicilina.
Estos pacientes presentan riesgo de complicaciones no supurativas. Se debe tratar en el caso de haber padecido fiebre reumática, o enfermedad invasora y en personas que trabajan en hospitales, guarderías o instituciones cerradas.
Audio viral
En las últimas horas se hizo viral un audio de la doctora Paola Rodríguez, jefa del servicio de guardia del Hospital Pediátrico Fernando Barreyro, en el que explica actuar ante la bacteria streptococcus pyogenes que ya se cobró la vida de seis argentinos.